2018年11月30日
| 病院名 | りんくう総合医療センター | 設立母体 | 公的病院 |
|---|---|---|---|
| エリア | 近畿地方 | 病床数 | 388 |
| 病院名 | りんくう総合医療センター |
|---|---|
| 設立母体 | 公的病院 |
| エリア | 近畿地方 |
| 病床数 | 388 |
| コンサルティング期間 | 2年間 |
大阪府南部の泉州二次医療圏を担う最後の砦、りんくう総合医療センター(大阪府泉佐野市、388床:一般378床、感染10床)。より“急性期らしさ”を追求するため、2018年4月に刷新された「患者サポートセンター」が、入院医療の効率化を推進する「PFM(Patient Flow Management)」の導入を検討する医療関係者から注目を集めています。「患者のために」を軸に、医師が決めた手術日さえも動かす同センターの実態をお伺いしました(写真は右下から時計回りに八木原俊克理事長、松岡哲也副病院長兼患者サポートセンター長、中西賢患者サポートセンター副センター長兼地域医療連携室室長、渡邊久代患者サポートセンター副センター長兼看護師長、太田)。
「先生、7月に人工膝関節置換術を予定している患者さんですが、ご家族のサポート体制を整えてから手術を行うべきです。手術日を変更させていただいてもよろしいでしょうか」
2018年6月26日に開催された「大阪府公立病院ベンチマーク勉強会(通称:せやCoM)」。「患者サポートセンターについて」と題して講演した、りんくう総合医療センターの患者サポートセンター副センター長兼看護師長である渡邊久代氏の発表内容に、会場がざわつきました。患者サポートセンターの看護師が主導し、医師へ手術日の変更を提案することもあるという事例が示されたためです。

渡邊氏
看護師が医師の決定を覆すことは通常、ありえません。しかも、提案したのは病棟や手術部門の看護師でもありません。患者サポートセンターの看護師が、患者に入院前の検査を徹底するよう介入し、その過程で家庭環境の状況をより正確に把握できたことで、「予定通りの手術は困難」と判断しました。
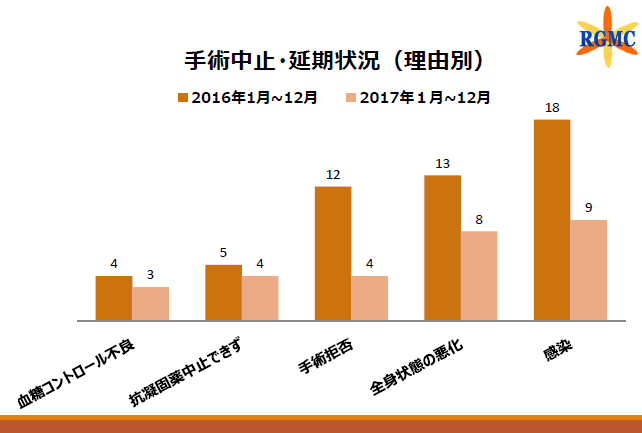
これは特殊な事例ではなく、患者サポートセンター設立以降、りんくう総合医療センターの手術中止・延期は大きく減少。2016年に52件あった手術中止・延期は、2017には28件とほぼ半減しています。
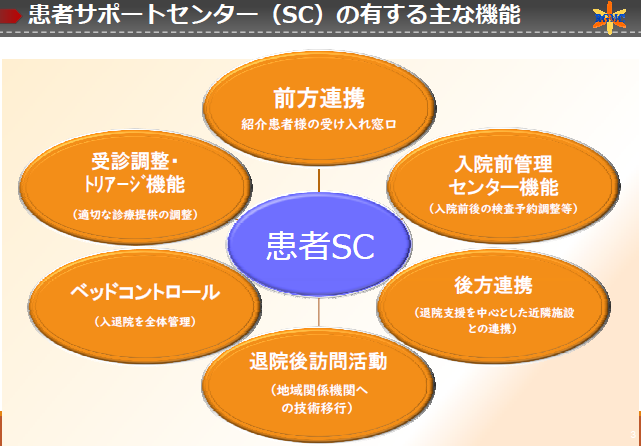
患者サポートセンターの役割は円滑な予定手術の実施だけではありません。緊急入院も含めた病床管理を担うばかりではなく、医療機関との前方・後方連携はもちろん、受診調整・トリアージ機能のほか、退院後訪問活動も実施。在院日数短縮による効率的な病床利用と医療の質向上を目指したクリニカルパスの見直しにも関与しています。
病床稼働率や平均在院日数は病院全体の取り組みによるものですが、患者サポートセンター設立後、病床稼働率を上げつつ平均在院日数を短縮するという、高度急性期病院として理想的な展開になっています。2018年8月の病床稼働率は95.8%になりました。
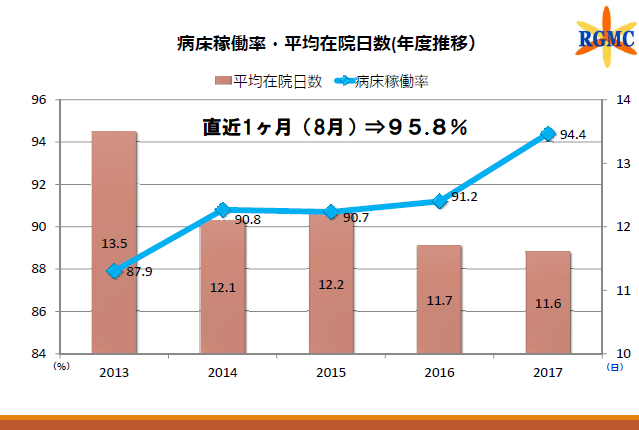
高水準の病床稼働率について、八木原俊克理事長は「考えられない数字であることはもちろん、それでいてこのことについて現場からの不平や不満があがってこないというのは、かなり驚異的なこと。患者サポートセンターが中心になり、非常に効率的な病床管理ができる仕組みを構築してくれた結果だ」と胸を張ります。

八木原理事長
患者サポートセンターの設立は、2012年4月に開設した入退院サポートセンターがそもそもの始まりです。当初は入院前の業務を効率化して残業を少なくするとともに、外来後の看護師を有効活用することが目的。院内の片隅のスペースを活用し、外来看護師が1時間くらい時間を割いて予定入院の患者を問診して病棟へ上げるというイメージで、人員も事実上の担当者がいない0.5人という状況でした。

今の同センターへ向けて大きく舵を切ったのは、2015年4月に業務拡大を目指して渡邊氏の配属にあわせて看護師2.5人体制とし、一病棟から始めた取り組みを順次拡大。当初は予定入院のみでしたが、渡邊氏がこの時から病床管理も担当することになったため、緊急入院もスムーズに受け入れられるベースを構築することを目的に、入院に必要な雑務のほとんどを引き受けることにしました。
こうして入院前のあらゆる業務に目を向けていくと、さまざまな課題が見えてきました。カテ室のみ記録が手書き運用だったため電子カルテで情報共有できないこと、国際診療を担うため感染症スクリーニングが必須であること、入院前に不安を抱えて事細かな情報も欲しがる患者たち、心エコーのような重要な検査を手術前日の夕方に行っていること、術後の急変――などなど。入退院サポートセンターの現場で入院前を整えることの重要さを痛感した渡邊氏は、センターのメンバーたちの士気を鼓舞するためこう宣言します。
「患者のためにできることであれば、わたしたちが何でもやろう」
各診療科へヒアリングを行い、最も症例が多く、当初から入退院サポートセンターの存在意義への理解を得やすかった外科と整形外科にターゲットを絞り、▽予定入院患者全員の情報収集・薬剤鑑定▽各種スクリーニング開始▽ケアマネジャー対応開始(介護支援連携)▽当日検査入院を可能にするための心臓カテーテル検査や内視鏡的粘膜切除術などのクリニカルパス説明▽緊急入院情報収集・出張問診開始――などさまざまな取り組みを始めていきます。
入退院サポートセンターの取り組みで著名な佐久医療センターも見学のため訪問。「改めてメリットだらけであることが分かった」(渡邊氏)として、貪欲に先進事例からの学びも導入していきました。
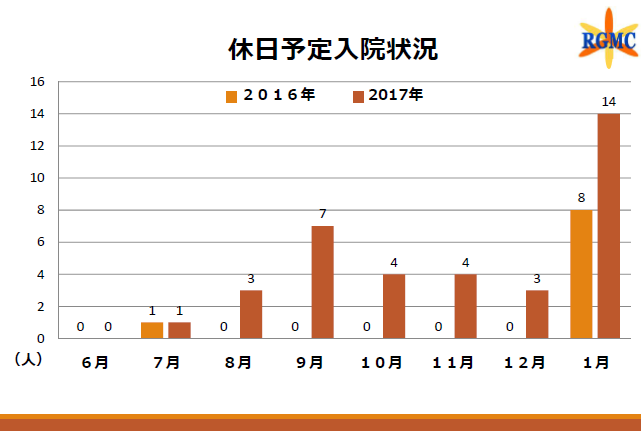
こうして精力的にセンターの機能を拡大していくと、院内からの評価や信頼も高まっていきます。例えば、休日予定入院。各病棟も、「入退院サポートセンターでしっかり問診をしていたので、休日の急変などの心配も少なく、抵抗がなかったようだ」(松岡哲也副病院長兼患者サポートセンター長)と、休日予定入院も快く受け入れるようになってきました。2016年に9件だった休日予定入院は、2017年には36件と4倍に増加しています。
人員も増加。渡邊氏は「人員が欲しいと一度も相談したことはありません」とする。藤野正子副病院長兼看護局長は、2014年にPFMのセミナーを受講したこととセンターの活動をみて人員が必要だと判断し、段階的に人員の増強を図り、1年後の2016年4月には8人の看護師を配置。翌2017年1月には理学療法士も配置され、2018年4月に地域連携室と統合してメディカルソーシャルワーカーとの連携も行う「患者サポートセンター」へ名称変更し、今に至ります。

りんくう総合医療センターのコンサルティングを担当する太田衛は、「院内を動かす上では松岡先生、院外連携を推進する上では中西(賢)様(患者サポートセンター副センター長兼地域医療連携室室長)の存在は欠かせなかった」と指摘します。

松岡氏
渡邊氏はセンターで新たな取り組みをする際、関係者を集めて議論することは基本的にありません。キーマンのみを押さえて、直接、粘り強く交渉するスタイルです。一方、松岡副病院長は、「何か困ったことがあれば、松岡先生を通すとうまくいくという存在」(太田)。つまり、渡邊氏がキーマンを説得し、その決定を患者サポートセンターのセンター長でもある松岡副病院長が「こういうことなので皆さんよろしく」と医局や院内全体に浸透させるという役割分担が、スピーディーで着実なセンター強化を実現する原動力になったようです。
院外の連携は、主に歯科診療所との連携を推進。高度急性期医療と歯科医療という文化の差、院内の期待などもあり、交渉をまとめ上げるのは困難でしたが、中西氏の地域連携で培ってきた交渉力、さらには院内をまとめ上げる松岡副病院長の参戦もあったことで、歯科医師会との連携を実現。着実な口腔ケアの実施で年間400万円近くの増収効果をもたらしました。

中西氏
患者サポートセンターを軸にした取り組みについて、経済効果はざっと年間2300万円超に達します。術前はもちろん、術後の安全性も向上することで医療の質は向上し、患者満足度も大幅に改善されているようです。
例えば、化学療法後の副作用で緊急入院したステージⅣの胃がん患者。「在宅退院に向けて不安あり」とのことで、患者サポートセンターが介入しました。訪問看護師や腹水穿刺を行う在宅医サポートを提案するものの、「見放されるのでは」との不安に押しつぶされそうになっていました。そこでセンターの担当看護師は機転を利かせて、訪問看護師と在宅医との顔合わせの場を設置。納得した上で、無事、退院するに至りました。
この患者は全身状態が整えば化学療法を再開したいという期待を胸に、退院後の初回外来時に患者サポートセンターへ立ち寄り、こう述べました。
「いい先生や看護師を紹介していただき、ありがとうございました。おうちに帰れてよかったです」

正面玄関のすぐ近くに設置された患者サポートセンター
渡邊氏は、これまでのキャリアをこう振り返ります。「これまで、循環器病棟、周産期センターの立ち上げ、手術室、外科病棟、放射線科など、ほぼ2年おきに担当する病棟が変わり、そのたびに寂しかったことを覚えています。ただ、どこへいっても『外から見ていた病棟とは全く違う』という新たな発見がありました。患者サポートセンターの運営は、この病棟に入院して良い患者・駄目な患者という病棟の内部を知っていること、病棟にかかわる医療従事者との人間関係が欠かせません。そう考えると、異動ばかりだったわたしのキャリアは、患者サポートセンターをやるためのものだったのではないかと、ここ最近は感じるようになってきました」
患者サポートセンターの取り組みについて、八木原理事長のお考えをお聞きしました。

八木原理事長
患者サポートセンターのアイデアは、ほとんど現場から出てきたものです。幹部会で議論したことはほぼありません。加算をしっかりと取るという発想ではなく、あくまで「患者のために」を軸に推進してきた取り組みであり、「すごい現場力」であり「究極のボトムアップ」であると感謝しています。
医療は、新技術やコンピュータシステム、DPCなどの複雑な支払い制度などの登場で、年々、患者に分かりづらくなってきています。長期的に考えれば、医療のことをよく理解してもらわないと、せっかくの「患者のために」の医療も台無しになってしまいます。説明不足で、支払いの際に「こんなにお金がかかるなんて聞いていない!」などとなってしまうと、結果的に患者満足度は下がってしまうのです。
患者が何を不満に思っているか、何が不安なのか――。看護師は、その一番の理解者であり、医師ではできないところなのかもしれません。
医師は医学には強いが、医療には弱い傾向があるのではないかと、個人的に思っています。医学は学問であり、すべて理屈で考えますが、医療は文化なので、医師が考えることが必ずしも患者にとっていいこととは限りません。そこは医師よりも、患者との時間をより長く過ごす看護師の方が強いのではないでしょうか。
そういう観点で見ても、当院の患者サポートセンターは、これからの医療を発展させるための先頭を切っているのではないかと自負しています。入院サポートセンターは、「センター」という形や仕組みではなく、その仕組みの中で「患者のために」を軸に何をするかが、何よりも重要なわけですから(談)
| 太田 衛(おおた・まもる) | |
 |
Multi Disciplinary マネジャー。診療放射線技師。大阪大学大学院医学系研究科機能診断科学修士課程修了。大阪大学医学部発バイオベンチャー企業、クリニック事務長兼放射線・臨床検査部長を経て、GHC入社。多数の医療機関のコンサルティングを行うほか、「病院ダッシュボードχ」の開発を統括する。マーケティング活動にも従事。新聞や雑誌の取材・執筆多数。 |
Copyright 2022 GLOBAL HEALTH CONSULTING All rights reserved.